こんにちは!ねこ太🐈です。
平成30年(2018年)の出題基準改正で、『不規則抗体』というキーワードが追加されました。
これは‥まさに‥「輸血のについて『ABO式血液型』以外も出しますよ!」という合図に見えてしまいますね♪
↓↓『ABO式血液型』については、下記の記事に詳しくまとめていますので、「一応、復習しておこっかな~」という方はぜひご覧くださいね✨
『輸血』の実施者は‥看護師です!
なので‥看護師も『不規則抗体』『交差適合試験(クロスマッチ検査)』‥さらに『血液製剤の種類』『輸血の実施方法』などの基礎部分はしっかり理解をしておく必要があります。

うっわ~、なんか大変そう‥。

そうですよね‥。
確かに『輸血』はかなり奥深い‥難解な部分です。
でも看護師国家試験では基礎的な内容しか出題されていませんから大丈夫ですよ♪
今回は『不規則抗体』『交差適合試験(クロスマッチ検査)』を中心に輸血全般に関してバッチリ克服していっちゃいましょう!
それでは、看護師国家試験に向けて確かな実力をつけるための勉強をしていきます!
一緒にがんばりましょうねヽ(*^^*)ノ
輸血(不規則抗体・交差適合試験)に関する看護師国家試験問題を解いてみよう!
まず以下の1問を解いてみてください。
看護師国家試験問題(第111回 午後39)
52歳の女性が上腹部痛と吐血を主訴に受診し輸血を行うこととなった。輸血時の対応で正しいのはどれか。
1.赤血球製剤を30〜37℃で融解する。
2.血液型検査とクロスマッチ検査用の採血を同時に行う。
3.クロスマッチ検査の結果を医師と看護師で確認する。
4.輸血開始から15分後にアレルギー反応の初回観察を行う。
看護師国家試験では、血液製剤の取り扱いや実施方法に関する実践的な内容が問われていますね。
また『交差適合試験』ではなく、『クロスマッチ検査』というキーワードで出てきていますね。
それでは‥ねこ太🐈と一緒に楽しく『広げ学習』をしながら、『知識』と『思考力』をサクッと身に付けていきましょうヽ(*^^*)ノ

『広げ学習』とは1問を解くことを通して、広~く深~く学習をして、3~4問解けるだけの知識を身につけていく学習のことです。(by ねこ太)
不規則抗体ってなに?
まず始めに、『不規則抗体』について、理解をしていきましょう!
『不規則抗体』が分かれば‥『交差適合試験(クロスマッチ検査)』の事も‥『輸血した際の副作用』の事も理解しやすくなります♪

『不規則抗体』って輸血の所でよく聞く言葉だけど‥。
『ABO式血液型』で学んだ「抗A抗体」「抗B抗体」とは違うのかな?

とても疑問ですね!
結論からいうと‥「ABO式血液型」で出てくる「抗A抗体」「抗B抗体」以外の抗体のことを言います。
血液‥ここでは赤血球に限定して話をしますが‥様々な種類の抗原をもっていたり、逆にもっていなかったりします。

実は‥赤血球以外の白血球や血小板にも抗原があります。
HLA (Human Leukocyte Antigen) というのは「ヒトの白血球における抗原」ですが、実は血小板にもHLAが存在します。
なので、血小板を輸血する際にはHLAについても調べたりもしますよ。
「ABO式血液型」であれば、「A抗原」や「B抗原」がそうです。
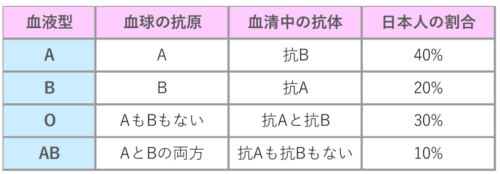
【ABO式血液型と抗原】
赤血球が「A抗原」だけをもっている⇒「A型」
赤血球が「B抗原」だけをもっている⇒「B型」
赤血球が「A抗原」「B抗原」両方持っている⇒「AB型」
赤血球が「A抗原」「B抗原」どちらも持っていない⇒「O型」
実は‥赤血球は「ABO式血液型」以外にも抗原が存在することが明らかになっています。
どのくらいかというと‥41種類(2021年時点)です。
その中で最も有名なのが‥「Rh式血液型」です。
【Rh式血液型】
Rh抗原は複数ありますが、一般には【 C ・ c ・ D ・ E ・ e】 の5つの抗原があります。その中の【D抗原】について、抗原がある場合を『Rh(D)陽性』、ない場合を『Rh(D)陰性』と呼びます。

「Rh式血液型」では「D抗原」だけ見ていると考えてよいです。
他の「C」とか「e」とかが陽性でも余り臨床的には意味がないのかもしれませんね。
臨床で見かける表記では『Rh(D)』の「D」がない場合がほとんどですが、正確には「D」が入ります。

それと‥『ABO式血液型』の記事で学びましたけど‥確か白人の人で『Rh陰性』の人は15%でしたけど、日本人の場合『Rh陰性』の人は0.5%(200人に1人)でしたよね!
このように抗D抗体や抗C抗体、抗e抗体などのようにABO式血液型以外の血液型に対する抗体を総称して『不規則性抗体』と呼びますといいます。
【不規則抗体とは】
抗A抗体・抗B抗体(ABO式血液型)以外の赤血球の血液型に対する全ての抗体のこと
不規則抗体は、自分以外の血液が体内に入ってきた場合(妊娠・輸血など)に、その赤血球の抗原に対する抗体として作られたりします。
不規則抗体があると、ABO式血液型の合う血液を輸血された場合でも、「抗原-抗体反応」を起こしてしまうことがあります。
そのため、輸血する前に臨床的に意義のある不規則抗体に関して事前に「不規則抗体検査」を行います。

そっか~。かなり厳重に検査をして輸血の副作用に注意しているのね~。
交差適合試験(クロスマッチ検査)ってなに?
では、次に『交差適合試験(クロスマッチ検査)』について学んでいきましょう!

確か‥輸血する前に行っている検査ですよね!
クロスマッチなんて、なんかカッコイイ名前ですよね♪

そういう印象をもつというのは、興味・関心が刺激されていることなので‥その思いを大切にしていきましょう!
「クロスマッチ」も「交差適合試験」も、何となくその名称に意味がありそうですね!
その辺と関連させて覚えていけるかもしれませんね♪
まず『ABO式血液型』で考えてみましょう!
輸血する際にその血液型が合っていなければ‥『抗原-抗体反応』を起こして、「凝集」や「溶血」を起こして

「凝集」や「溶血」どちらを起こすかはかなり複雑で専門的な研究レベルなので、「そういった2つの反応が起こるんだな~」くらいに理解しておきましょう!
でも、他の抗原について41種類1つ1つ調べるのは大変ですよね‥。
それにひょっとしたら‥他にも抗原が見つかっていないだけであるかもしれません。
なので、「輸血を受ける人の血液」と「輸血する血液」を混ぜてみて‥「凝集」や「溶血」といった『抗原-抗体反応』が起こるかを確かめる訳です。

なるほど~賢い方法ですね!
その混ぜ方として以下の2種類があります。
「輸血を受ける人の血液」と「輸血する血液」の混ぜ方
1.【「輸血を受ける人の血液」の血清】と【「輸血する血液」の血球】を混ぜる
2.【「輸血する血液」の血清】と【「輸血を受ける人の血液」の血球】を混ぜる
そして、このことをちょっと図にしてみると‥こんな感じです。
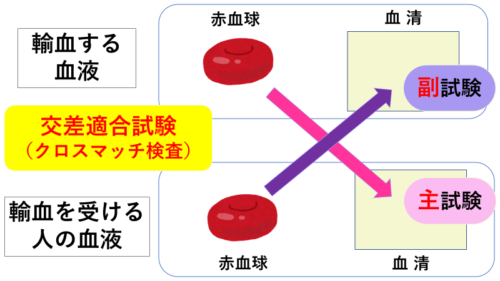

わ~~~クロス(交差)してる!
これで、血液が輸血できるか(マッチ・適合)みてるのね!

でも‥どっちが主試験で、どっちが副試験かなんて覚えられるかな‥!?

輸血も移植の1つですよね!
移植片(血球)に対して抗原‐抗体反応があるかを見るのが、一番大切な事なので‥それが主試験です。
自分の赤血球(抗原)が輸血された血液の血清(液体成分)中の抗体にどう反応するかは‥あくまでサブ(補助的なもの)で、それが副試験ですね。
「主試験」と「副試験」の結果と輸血の可否については、下記の表にまとめました。
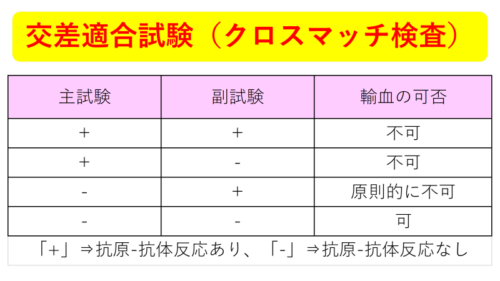
当然のことながら、「主試験」が「+」であれば、輸血はできません。
また「主試験」が「-」であったとしても、「副試験」が「+」であれば‥どうか?
「輸血する血液」に含まれた抗体が「輸血された人」の体内で多少なりとも抗原-抗体反応を起こすことが考えられるため、原則輸血はしない方がよい訳です。
なので、輸血が可能なのは‥「主試験」「副試験」共に「-」の場合のみとなります。
血液製剤の種類と保存方法
血液製剤は細かいものを挙げると‥「アルブミン製剤」「免疫グロブリン製剤」「血液凝固因子製剤」「フィブリン接着剤」など沢山あります。
ここでは『輸血』としてメジャーな「赤血球製剤」「血小板製剤」「血漿製剤」「全血製剤」の4つに焦点を当てて勉強していきましょう!
【血液製剤の分類】
【全血製剤】⇒「ヒト全血液」「ヘパリン加新鮮血液」
【成分製剤】⇒「赤血球製剤」「血小板製剤」「血漿製剤」
赤血球製剤
赤血球製剤は、元の血液から白血球と血小板、さらに液体成分である血漿の大部分を取り除いた血液(ほとんど赤血球)です。
出血などによって赤血球が不足した状態の人に対して輸血されます。

臨床では「濃厚赤血球」とも呼ばれたりします。
種類としては作り方の違いによって『MAP』『CRC』と呼ばれるものがあります。
【赤血球製剤の保存方法・使用期限】
2~6℃で保存し、採血後21日間使用可能。

2~6℃で冷たいですが、凍ってはいないので、患者さんに投与する直前まで冷所に保存し、使用時は加温しながら投与します。
血小板製剤
血小板製剤は、成分献血で成分採血装置を用いて、止血機能を持つ「血小板」を採取したものです。
血小板の減少などによる出血傾向のある患者さんに輸血されます。

疾患で言うと‥白血病・再生不良性貧血・血小板減少症・悪性新生物の患者さんに投与されることが多いです。
【血小板製剤の保存方法・使用期限】
20~24℃で振とうを加えながら保存し、採血後4日間使用可能。

血小板は止血機能があるので、常に振とうを加えて固まらないようにして保存します。
冷蔵庫で保存すると血小板が変形・破壊されるため、日本では20~24℃と決められています。
血漿製剤
血漿製剤は、出血防止に必要な凝固因子が含まれる「血漿」を取り出したものです。
血液凝固因子の欠乏による出血傾向のある患者さんに輸血されます。

凍らせているので、新鮮凍結血漿(FFP: Fresh frozen plasma)と呼ばれます。
【血漿製剤の保存方法・使用期限】
-20℃以下で凍結させて保存し、採血後1年間使用可能。

血漿内にはたんぱく質でできた凝固因子が入っているため、高温変性しないように、ビニール袋に入れたまま、融解装置(30∼37℃のお湯)に入れて融解します。
輸血の流れ
では、最後に輸血までの流れを確認していきましょう!
輸血についてのインフォームドコンセント
看護師は行いませんが、医師は患者さんに輸血をする前に必ず行っていることがインフォームドです。
具体的には、以下のような内容について説明をします。
【患者さんに説明する内容】
・輸血の必要性や有効性
・使用する輸血用血液製剤の種類や量
・輸血に伴う副作用の発生率などのリスク
看護師としてはきちんと同意が得られているかをしっかり確認して輸血を実施していく必要がありますね!

医師からの指示があったからと言ってすぐに輸血してはダメなのね‥。
きちんと同意書がとられているか確認しないといけないわね!

原則は輸血する前に同意書を取りますが、超緊急時には後から同意書をとる場合もあります。
輸血前の検査
輸血前に行う検査はいくつかあります。
基本的には‥「ABO式血液検査」「Rh式血液検査」「不規則抗体検査」「交差適合試験」の4つです。
ABO式血液検査
「ABO式血液検査」は、輸血において最も重要な血液型検査です。
輸血前には血液型検査を原則2回以上実施(二重チェック)して血液型を確定させます。
【輸血前の血液型確定方法】
同一患者に対して、2回の採血を行い、別々の検体においてABO血液型検査を行つを行う。
それぞれの判定結果が一致した場合に血液型が確定される。

不規則抗体以上にABO式血液型における不適合輸血を起こしてしまうと、命に関わる重大な「抗原-抗体反応」を起こしてしまいます。
Rh式血液検査
これも「ABO式血液検査」と一緒に行います。
不規則抗体の中で最も重要な検査と言えます。

さっきも出てきたけど‥日本人のRh陰性率は約0.5%(200人に1人)でしたね!
不規則抗体検査
血液中に不規則抗体があると、輸血で副作用が起こることがあります。
なので、事前に臨床で意味のある抗原については、不規則抗体があるかどうかを事前に検査します。
妊娠や輸血を経験したことがある人は不規則抗体を作って持っている場合があるので注意が必要です。

ちょっと難しいかもしれませんが‥
この不規則抗体検査では、クームス法と呼ばれる検査を行います。
【クームス法】
不完全抗体の有無を調べる検査で、【ヒトがもっている抗体(IgG)】に対する【抗体(ウサギがもっている)】を加えて凝集するかどうかを見る検査

完全抗体とは赤血球に結合すると凝集反応を起こす抗体のことです。
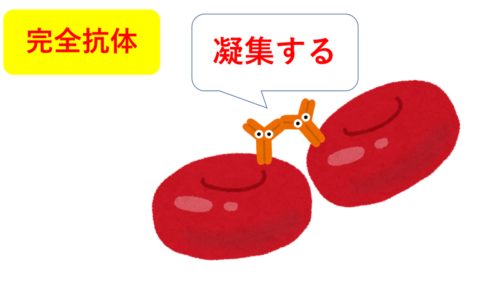

逆に不完全抗体とは赤血球と結合しても凝集反応までは起こさない抗体のことです。
不規則抗体は不完全抗体のことが多いです。
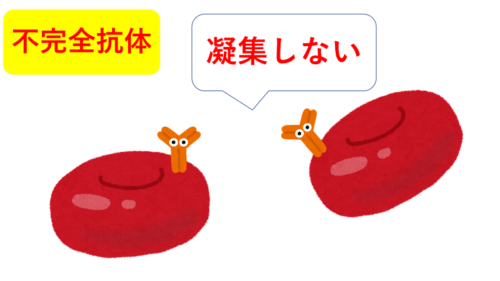
この赤血球に不完全抗体がついている(抗原-抗体反応が起きている)状態にクームス血清を加える。
そうすると‥不完全抗体に抗IgG抗体(ウサギ)が反応して、凝集反応を起こします。

不完全抗体がすでに赤血球についている(抗原-抗体反応が起きている)場合とまだ血清中にある場合とがあります。
前者の場合には直接クームス法を行い、後者の場合は間接クームス法で検出していきます。
不完全抗体がすでに赤血球についている場合に行う検査⇒直接クームス法で検出
不完全抗体がまだ血清中にあって赤血球とはくっついていない場合⇒間接クームス法で検出

そうなんだな~っていう感じだけど‥ちょっと難しいですね。

確かに‥難しいですよね。
いっきに理解しようとしなくて大丈夫なので‥少しずつ理解を深めていきましょう!
『クームス法』というワードは、過去の看護師国家試験で出題されたことがありますが、直接法・間接法までは、看護師国家試験ではでないかもしれません。
※『クームス法』の看護師国家試験問題は以下の記事の中で解説をしております。
⇒「【ねこ太の看護師国家試験勉強】ABO式血液型とオモテ試験・ウラ試験 バッチリ克服!」
交差適合試験(クロスマッチ検査)
輸血を受ける患者さんが不規則抗体を持っていると、輸血製剤と反応して副作用を起こすことがあります。
このような副作用を防ぐために、患者さんの血液と実際に輸血する血液製剤が適合するか(抗原-抗体反応を起こさないか)を事前に検査します。
厚生労働省は「輸血療法実施に関する指針」の中で、クロスマッチ検査のタイミングについて以下のようなことを述べています。
【交差適合試験(クロスマッチ検査)のタイミング】
原則として、血液型採血とクロスマッチ採血は異なるタイミングで採取すること

なんで、わざわざ時間をずらして採血しないといけないんだろう?
1回で採った方が患者さんにとっても楽なのに‥。

確かに‥その通りですよね。
実は、患者さんにとっても楽なこと以上に大切な理由があります。
同時に採血したものが、誤って別の人の検体と間違えてしまった場合‥そのミスに気づくことができなくなってしまいます。
2回に分けることで、どちらかで検体の取り違いミスが起きても、もう1つが正しく検査されれば、そこで気づくことができます。
つまり検体の取り違いミスによる不適合輸血を防止することができるのです。
ちなみに‥緊急時以外の予定輸血では、原則として輸血予定日より3日(72時間)以内に採取された検体が必要になります。

なぜ3日以内にしているかというと‥頻回に輸血をしている患者さんだと、いつ不規則抗体を身体の中で作り出してしまうか分からないので、できる限り直前に近い方がいい訳です。
その他の検査
その他に感染症に関する検査も行われます。

輸血による感染なのかどうかの判定ができますね。
輸血の実施
いよいよ実施です!

わたしも臨床で働いていた時は、何度も患者さんに輸血を実施しました。
慣れていても緊張しますが、ミスなく確実に行うために重要なポイントを確認していきましょう!
血液製剤の準備と確認(照合)
看護師を含め、輸血に関わるスタッフは複数人います。
それぞれ医療スタッフは、血液製剤が使ってよいものかどうかなどの確認をしていきます。
【確認すべき内容】
・外観や内容物の確認
⇒「血液型」「使用期限」「袋に破損はないか」「色調に異常はないか」etc
・患者さんとの照合
⇒「患者さんのために準備されたものか(適合しているか)」etc
※伝票・指示箋・リストバンド等を用いて医師や他の看護師と共に確認する
輸血の効果・副作用の判定
輸血は患者さんの状態変化に注意しながら、ゆっくりと点滴します。
看護師は、輸血による副作用の早期発見に努めます。
具体的には、輸血を『始める前』、『開始してから5分間』、『開始15分後』『輸血が終了時』に、患者さんの状態を確認します。
【輸血による副作用の観察】
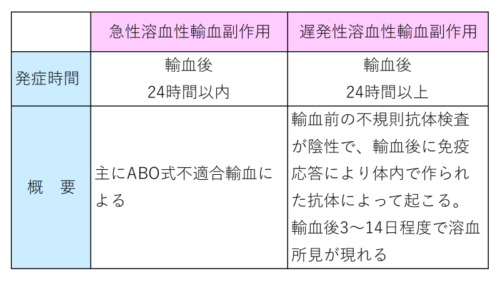
輸血中や輸血後数時間以内に起こる症状は主に『急性溶血性輸血副作用』『非溶血性輸血副作用』です。
また輸血後数日してから現れる症状として『遅発性溶血性輸血副作用』があります。
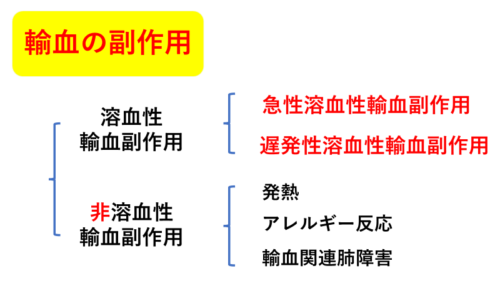
『溶血性輸血副作用』は輸血後24時間以内に起こる『急性』のものと、24時間後における『遅発性』のものとがあります。

なるほど‥。
アレルギー反応は分かるけど‥輸血中に観察する『急性溶血性輸血副作用』って具体的にどんな症状があるんだろう?
実際に病棟で看護師が患者さんの側で観察しているのは以下の『急性溶血性輸血副作用』の症状です。
【急性溶血性輸血副作用の症状・所見】
静脈に沿った熱感・血管痛
発熱(悪寒戦慄)
呼吸困難・胸部痛
血圧低下
腹痛
嘔気・嘔吐
ヘモグロビン尿
Hb低下
LDH上昇

呼吸困難や血圧低下などはアレルギー症状とも共通する部分ですね!
また悪化すると‥DICから腎不全を起こして高K血症となり、心室細動などの不整脈を起こしたりします。
また、普通は輸血当日または翌日に採血し、Hbの値など輸血の効果が得られているかを確認します。
さらに、輸血によってB型・C型肝炎ウイルス、HIVウイルスなどの感染が疑われた場合は、必要に応じて検査を行ったりします。
はじめにあった看護師国家試験問題を解いてみよう!
では、今まで学んできた知識を元に、はじめにあった看護師国家試験問題を見てみましょう♪
看護師国家試験問題(第111回 午後39)
52歳の女性が上腹部痛と吐血を主訴に受診し輸血を行うこととなった。輸血時の対応で正しいのはどれか。
1.赤血球製剤を30〜37℃で融解する。
2.血液型検査とクロスマッチ検査用の採血を同時に行う。
3.クロスマッチ検査の結果を医師と看護師で確認する。
4.輸血開始から15分後にアレルギー反応の初回観察を行う。
病名までは明記されていませんが、消化管出血らしきものを起こして、輸血が必要になった状況は分かりますね。
実際に問われていることは輸血に関することのようです。
順番に選択肢をみていきましょう!
「1.赤血球製剤を30〜37℃で融解する。」
「赤血球製剤」は「血漿製剤」と違って、冷蔵庫(2~6℃)の保存でしたね。
-20℃以下で冷凍保存し、使用直前に30〜37℃で融解するのは「新鮮凍結血漿」でした。
なので「1」は「×」です。
「2.血液型検査とクロスマッチ検査用の採血を同時に行う。」
血液型検査とクロスマッチ検査は、検体の取り違いミスに不適合輸血を防ぐために別々のタイミングで行うことになっていましたね。
「2」は「×」です。
「3.クロスマッチ検査の結果を医師と看護師で確認する。」
クロスマッチ検査の結果は、医師はもちろんですが、実施者である看護師も確認する必要があります。
どこかでミスに気づくことができれば、医療事故にはつながらないですね。

これは、医療安全で学んだ‥まさに「スイスチーズモデル」ですね!
「4.輸血開始から15分後にアレルギー反応の初回観察を行う。」
アレルギー反応は、『非溶血性輸血副作用』の1つで、輸血開始後すぐに現れる可能性のある症状でした。
実際に観察するタイミングは輸血前はもちろん、まず輸血開始から5分間は傍で観察する必要がありましたね。
なので‥「15分後」では遅いですね。
「4」は「×」です。
答えは、「3」です。
ねこ太オリジナル確認問題
最後に、わたしが作成したオリジナル問題を解いてみましょう!
輸血する前に行う検査として不適切なものはどれか。
1.血液型検査を2回実施する。
2.交差適合試験のための採血を輸血予定の5日前に行う。
3.Rh式血液型を調べる必要がある。
4.輸血を受ける患者の不規則抗体検査を行う。
輸血に関する検査についての問題ですが、解けましたでしょうか?
「1.血液型検査を2回実施する。」「3.Rh式血液型を調べる必要がある。」
輸血に際しては、「ABO式血液型」と「Rh式血液型」の2種類について調べる必要があります。
また血液型検査は間違いがあっては大変なので、2回行います。
なので、「1」「3」は両方とも「〇」です。
「2.交差適合試験のための採血を輸血予定の5日前に行う。」
交差適合試験のための採血は原則3日以内でしたね。
「2」は「×」ですので、これが正解だと思われますが、一応最後の選択肢もみてみましょう。
「4.輸血を受ける患者の不規則抗体検査を行う。」
輸血に際しては不規則抗体検査を行い、輸血する血液と抗原-抗体反応を起こさないか調べる必要がありますので、これは「〇」です。
ということで、答えは、「2」です。
さいごに♪
ちょっと難しかったり、細かい部分はありますが、全体の流れの中で他との繋がりなどを意識して一緒に覚えていくと‥意外と忘れにくかったりします♪
ここまで読まれたあなたは、輸血に関してはバッチリ克服できていると思います!
なので、輸血の問題が出たときには自信をもって答えちゃってくださいね(≧◡≦)
長くなってしまいましたが、最後までお読みいただき、ありがとうございました!
まずは、看護師国家試験合格‥そしてその先にある臨床で楽しく看護するための『力』をつけていくこと目標に、一緒にがんばっていきましょうo(*^▽^*)o
〈その他のオススメ記事〉









コメント